GUIA CLÍNICA DE MANEJO y ABORDAJE DEL TEAF EN ATENCIÓN PRIMARIA (haz clic aquí). Puedes hacer uso libremente haciendo referencia a. Ortega García JA, Campillo-López F, Ortiz C, Codina-Sampera E, Sánchez-Sauco MF. Guía Clínica de manejo y abordaje del TEAF para Atención Primaria. Red de Unidades de Salud Medioambiental Pediátrica, Asociación Española de Pediatría, AEP, Madrid, 2024.
GUÍA CLÍNICA DEL TEAF EN ATENCIÓN PRIMARIA (versión html). Descarga pdf aquí
Esta guía es un resumen estructurado de los pasos a seguir para la evaluación de parejas embarazadas y niño/a en riesgo de TEAF, integrando y normalizando la atención en la red asistencial ya disponible
En el Informe sobre alcohol, embarazo y trastorno del espectro alcohólico fetal (TEAF) (2021) del Ministerio de Sanidad se destaca la experiencia de PEHSU-Murcia entre las guías clínicas específicas para el TEAF en España (p.37-38) y se reconoce como uno de los pocos programa estructurado específicos para niños/as con TEAF y sus familias del sistema público de salud (p.38). El programa Crecer sin OH (utilizando la “hoja verde”de salud medioambiental) de la DGSPyA como programas de intervención específicos (p.30)
El abordaje diagnóstico del TEAF debe iniciarse desde la sospecha clínica. La matrona durante el embarazo y el pediatra de Atención Primaria es fundamental como primer punto de detección de riesgos.
Entre los signos de sospecha destacan: retraso madurativo, trastorno de atención, dificultades de autorregulación, antecedentes de adopción/institucionalización o disarmonía entre aspecto físico y dificultades cognitivas.
La recogida de antecedentes debe incluir las esferas de la hoja verde, especialmente del embarazo, consumo de alcohol, entorno familiar y salud emocional de la madre.
La evaluación debe ser multidisciplinar: neuropsicología, neuropediatría, trabajo social y orientación educativa. Y otras especialidades pueden ser necesarias en algunos casos como digestivo, genética… La ruta asistencial clave implica detección en Primaria, derivación, evaluación especializada y coordinación con atención temprana y escuela.
Anexos disponibles en el archivo PDF: Anexo I. Kit “Órbita TEAF” para AP; Anexo II. Rasgos faciales comunes; Anexo III. Pruebas de neuroimagen; Anexo IV. Pruebas funcionales del neurodesarrollo; Anexo V. Dieta Cognitiva
MANEJO DEL TEAF DESDE LA ETAPA PRENATAL
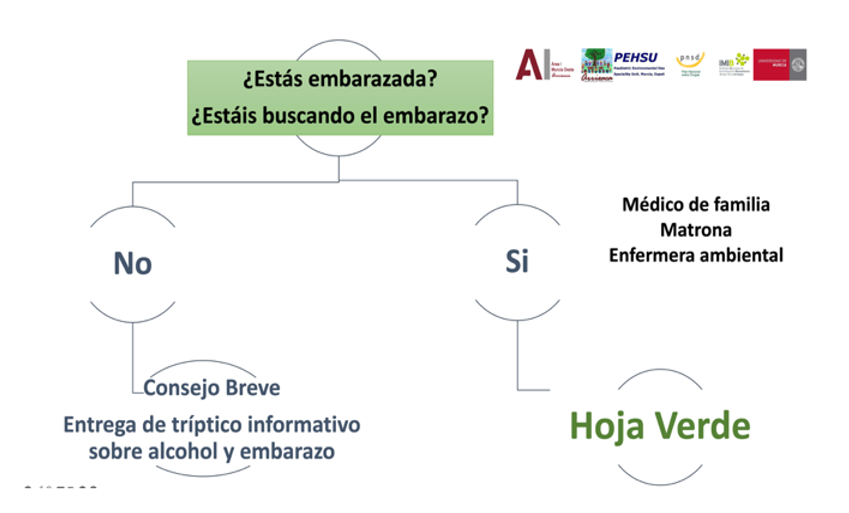
Preconcepcional. En cualquier consulta sobre planificación de embarazo. Consejo Breve y entrega de material informativo.
Si está buscando el embarazo, se realizará el cribado ambiental de la hoja verde (cribado holístico integrativo para mejorar la salud ambiental)
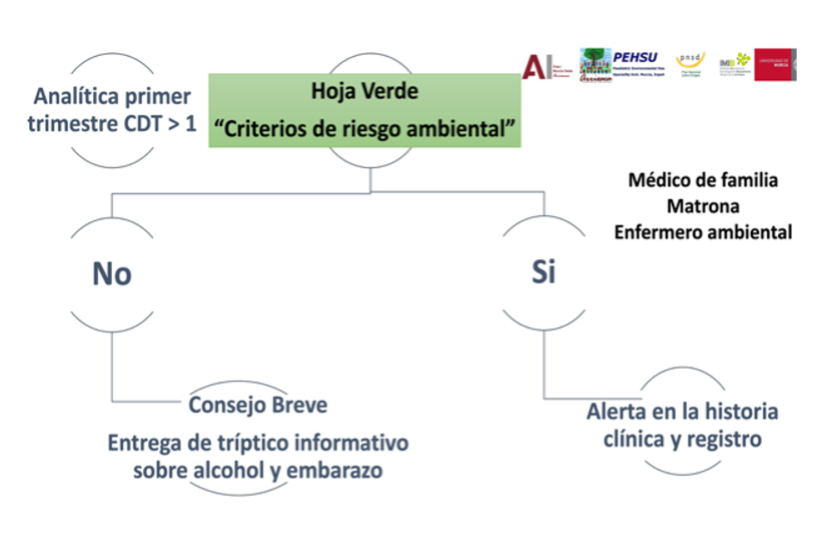
Embarazada. Durante la primera visita obstétrica bien por el médico de familia o matrona en AP o enfermero ambiental donde esté disponible.
Incluir *CDT en las áreas que esté disponible (de momento en Área I, VI, VII y IX).
Identificación de embarazo de riesgo: si cumple alguno de los criterios definidos de riesgo de salud medioambiental por exposición prenatal a alcohol u otras drogas.
Estrategias preventivas y neuroprotección con la hoja verde
La etapa gestacional constituye una ventana crítica para la prevención primaria del TEAF. La actuación del pediatra, del profesional de Atención Primaria o del equipo de salud reproductiva puede tener un impacto decisivo sobre el desarrollo neurológico del feto, incluso antes de la concepción.
Prevención basada en consejo breve
Numerosos estudios han demostrado que la mayoría de las mujeres en riesgo dejan de consumir alcohol al enterarse del embarazo, por lo que el consejo breve, basado en una detección sistemática y no estigmatizante, es la herramienta más eficaz para reducir la exposición.
La evidencia muestra que el consejo breve no directivo, basado en la confianza clínica y acompañado de información clara sobre los riesgos del alcohol durante el embarazo, es efectivo para inducir cambios en el comportamiento. Es especialmente relevante en embarazos no planificados o en contextos de consumo intermitente, donde la percepción de riesgo suele ser baja.
Rol del cogestante y de la red familiar
La salud de la gestante se ve modulada por el entorno inmediato. El papel del cogestante (pareja, red de apoyo) es determinante en la reducción de factores de riesgo y en el refuerzo de conductas saludables. Las intervenciones dirigidas a la unidad familiar mejoran la adherencia y el resultado perinatal.
Ambientes protectores para el desarrollo fetal
Además del alcohol, otros factores ambientales (aire contaminado, pesticidas, …) pueden interferir con el neurodesarrollo. La promoción de entornos saludables —aire limpio, dieta equilibrada, estabilidad emocional, acceso a la naturaleza— es una forma efectiva de neuroprotección fetal no farmacológica.
Definición de alto riesgo medioambiental por exposición a alcohol y/o drogas ilegales:
1. Al menos exposición media 20 g/día de etanol o más y/o 3 atracones (>/= 40 g) durante la etapa periconcepcional (hasta que se entera que está embarazada) o en cualquier otro periodo del embarazo o lactancia.
2. Cuando ha podido estar expuesta a cualquier droga ilegal: de forma activa al menos 1 vez al mes durante el embarazo o lactancia o porque otros lo fumen al menos 1 vez a la semana durante el embarazo o lactancia.
El enfoque holístico de la hoja verde permite la identificación de otros neurotóxicos como pesticidas, solventes,contaminación atmosférica…que permite intervenciones y consejo breve específicos.
Alerta en Atención Primaria. Embarazo de alto riesgo químico por exposición alcohol y/o cannabis u otras drogas
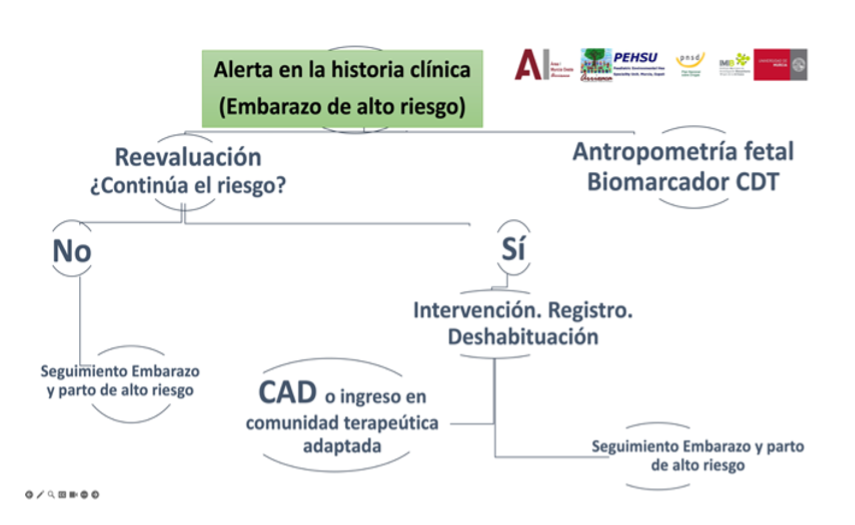
Reevaluación continua del riesgo en las visitas de médico de familia o matrona. Usando dispositivos ya disponibles en la Red Regional. Intervención, Registro y Deshabituación.
En caso de ser necesario reevaluar en el CAD e ingreso en comunidad terapéutica. Servicio de apoyo a profesionales de PEHSU-Murcia cuando lo requieran. Antropometría fetal/biomarcadores control obstétrico.
LA MAYORÍA DE “EMBARAZADAS EN RIESGO” ABANDONAN EL CONSUMO DEL ALCOHOL/CANNABIS AL ENTERARSE DEL EMBARAZO. LA INTERVENCIÓN CLAVE SERÁ EL CONSEJO BREVE.
Se reevalúa necesidades en la siguiente visita con la matrona/médico de familia
En todo el proceso de alto riesgo la PEHSU (Unidad de Salud Medioambiental Pediátrica) será referencia y consultor en la gestión de casos. Médicos de familia o Matronas podrán consultar.
PEHSU Murcia teléfono: 968369031. PEHSU Olot teléfono: 9722618 (ext 6196) PEHSU-HSJD:
Posibilidad de ingreso en comunidad terapéutica adaptada (solo en la Región de Murcia)
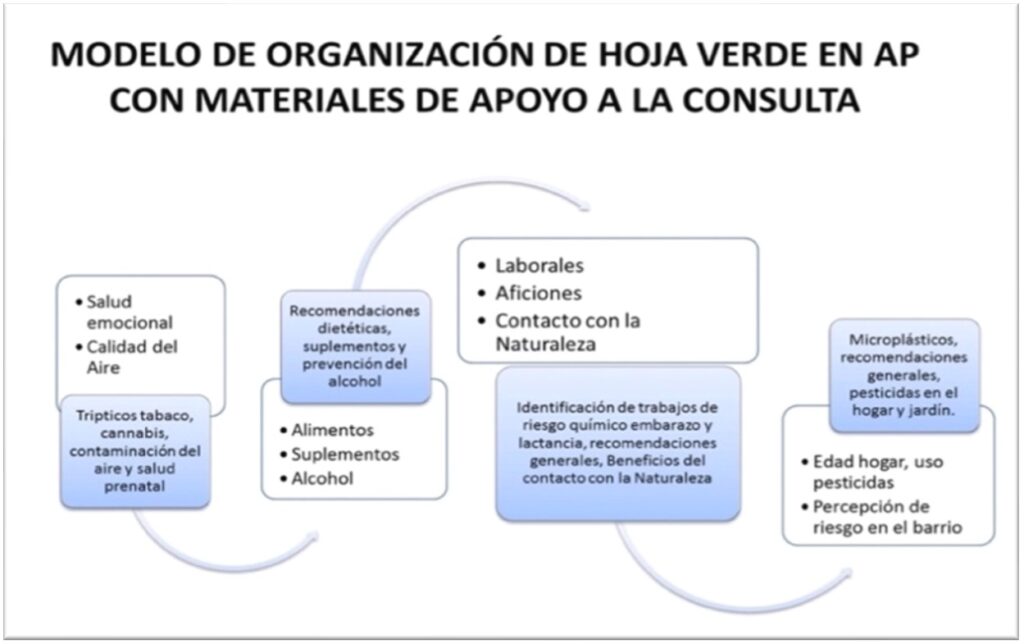
Organización de Hoja Verde en AP con materiales de apoyo a la consulta. Los materiales ya están disponibles para adaptar con la DGSP en el manual Órbita TEAF de la AEP y la DGSPyA
Pautas para seguir al nacimiento y más allá con los niños/as en riesgo de TEAF en el programa de seguimiento. Nota: * Se refiere a los niños/as que necesiten este soporte.

Al alta de maternidad se identifica como Niño/a en riesgo de trastornos del neurodesarrollo asociado a la exposición prenatal a alcohol u otras drogas (DMS-V) 315.8 (F88).
La “dieta cognitiva” es el pack o conjunto de elementos de protección para contrabalancear los efectos del alcohol desde el momento del nacimiento. Es un refuerzo de elementos neuroprotectores para el cerebro en desarrollo, a través de generar una cultura de la salud para las familias con tareas concretas desde el momento del nacimiento (ejercicios, dieta, estilos de vida, contacto con la Naturaleza…).
Medidas antropométricas y de desarrollo de habilidades en los programas ya disponibles. Solicitar una ecografía cerebral en el primer semestre de vida, para evaluar estructuralmente el cerebro la posibilidad de alguna alteración objetivable con este prueba incruenta (agenesias, hipoplasia de cerebelo,…).
Todos los niños en riesgo serán remitidos a Atención Temprana. Al menos una evaluación del neurodesarrollo antes de 12-15 meses en el 100% de los niños/as en riesgo será un buen indicador de calidad y seguimiento.
ALGORITMO DIAGNÓSTICO POSTNATAL en ATENCIÓN PRIMARIA EN EL LACTANTE Y NIÑO/A PEQUEÑO (PEHSU 2013)
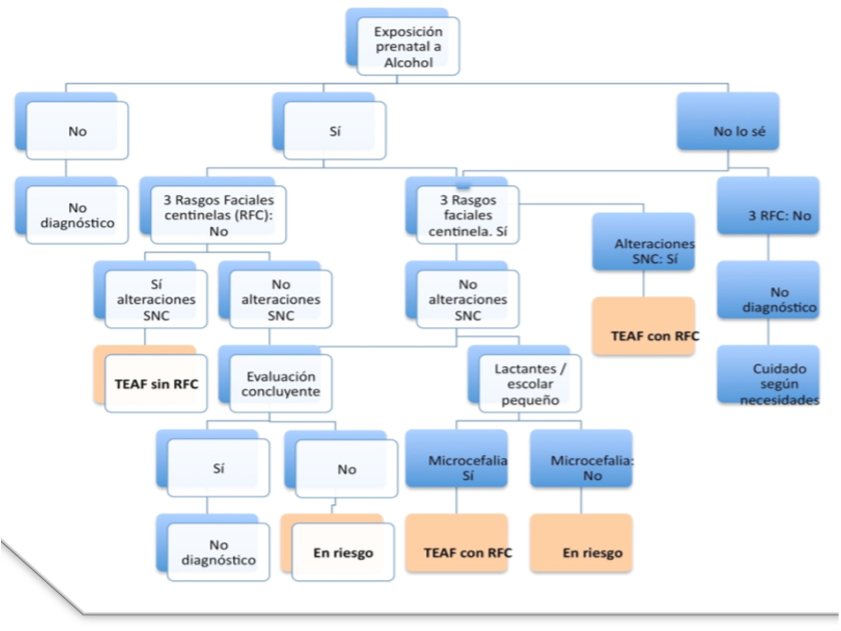
Definiciones (diagnóstico en Órbita TEAF)
| Diagnóstico | “En riesgo” | ||
| TEAF CON rasgos faciales 315.18 (F88) | TEAF SIN Rasgos Faciales 315.18 (F88) | En riesgo (hoja verde) | |
| Exposición prenatal alcohol | No requerida | Confirmada | Confirmada* |
| Rasgos faciales | 3 rasgos faciales | Ninguno requerido | Ninguno requerido |
| Daño SNC | Estructural (microcefalia o malformaciones pruebas de imagen) o funcional (>/=3 dominios afectados-</=2DE) | Estructural y/o 3 dominios afectados (>/=3 dominios afectados-</=2DE) | Evaluación en el desarrollo (hasta la adolescencia) |
Definiciones diagnósticas en ÓRBITA TEAF. ^Exposición *SNC= Sistema Nervioso Central. *confirmada con la hoja verde u otros métodos o “probable” cuando la información prenatal no se dispone y hay sospecha clínica de exposición. Dominios de la función neurológica a evaluar: – Habilidades motoras – Neuroanatomía/Neuropsicología – Cognitivo – Comunicación – Rendimiento académico– Memoria – Atención – Función ejecutiva -Regulación afectiva – Conducta adaptativa, habilidades sociales.
Profesionales clave: pediatras, médicos de familia, matronas, enfermeras, obstetras y trabajadores sociales.
Coordinador: DGSP (registro y coordinación). Soporte clínico y casos complejos si disponible en la CCAA Unidad de Salud Medioambiental Pediátrica (PEHSU).
Gestión de casos graves: trabajador social o enfermera del CS o médico del CS.
Los recién nacidos de embarazos de alto riesgo medioambiental por exposición a alcohol u otras drogas completarán el cribado diagnóstico de TEAF en el seguimiento de su pediatra de Atención Primaria.
Indicando en el momento del alta de maternidad:
1. Diagnóstico: Recién nacido de riesgo de efectos en el neurodesarrollo por exposición prenatal a tóxicos. Programa de diagnóstico precoz y disminución de daño.
2. Ecografía cerebral al nacimiento o durante los primeros meses.
3. Derivados a Atención Temprana.
4. Evaluación neuropsicológica del desarrollo / equipos de orientación escolar (preferiblemente en los primeros 12-15 meses de vida postnatal).
5. Entrega a los cuidadores del libro órbita TEAF y materiales “Dieta Cognitiva para niños en riesgo de TEAF”
6. Valoración en visitas programadas de pediatra:
a. Seguimiento de las adquisiciones de habilidades del neurodesarrollo y las pautas de la Dieta Cognitiva para el TEAF
b. Medida antropométrica del diámetro craneal.
c. Valoración de los rasgos faciales de la exposición prenatal a alcohol.
7. La derivación a servicios Sociales y menores depende la situación particular de cada unidad familiar.
8. El papel de la matrona será útil para asegurar la lactancia materna, y que sirva para potenciar la deshabituación de la madre al alcohol y/u otras drogas. Esto requiere formación de las matronas y pediatras en salud medioambiental, drogas, embarazo y lactancia. Además, de ganar la confianza de los padres y madres, con frecuencia requiere controles periódicos de orina generalmente. En las madres que quieran amamantar en este grupo sería deseable contar con el asesoramiento y la experiencia de una unidad de pediatría ambiental de tu Comunidad Autónoma.
Seguimiento de niños/as “en riesgo” de trastornos del neurodesarrollo por exposición prenatal a alcohol”:
De mínimos. Variable según necesidades:
- Atención Temprana desde el nacimiento. (a todos)
- Evaluación neuropsicológica entre 8-18 meses (a todos)
- Evaluación de orientación psicopedagógica (etapa escolar)
- Repetir pruebas funcionales a los 5-7 años
- Repetir pruebas funcionales a los 11-12 años
- En adolescencia (según necesidades)
Si durante la visita a Atención temprana o su pediatra de AP lo considera podrá derivar según las alteraciones del neurodesarrollo o necesidades que vayan apareciendo (Neuropediatría, Genética, psicología, Servicios de familia, Menores, Digestivo…). Basado en la experiencia de la Unidad de Salud Medioambiental Pediátrica de Murcia, el 40% de los niños/as en riesgo de TEAF (por alcohol y/u otras drogas) antes de los 10 años han sido diagnosticados de algún trastorno del neurodesarrollo, el 10% nace con una malformación mayor, el 10% tiene un diámetro craneal menor del percentil 10 en algún momento del desarrollo. El 85% de los niños/as en riesgo no tienen los 3 rasgos faciales del TEAF.
(Anexo kit del TEAF, con gráficos, fotogramas y percentiles de la hendidura palpebral). (anexo I y II)
Guía clínica para niños/as en riesgo sin historia prenatal documentada
Cuando no se puede acceder a la historia prenatal, el modelo propuesto permite iniciar el abordaje desde la evidencia funcional y social. Se trata de una medicina de anticipación que actúa incluso sin confirmación retrospectiva, porque el daño puede estar presente aunque la historia esté ausente. Niños/as en situación de vulnerabilidad institucional (acogida, tutela, adopción nacional/internacional, centros de menores), familias en situación de vulnerabilidad o niños/as con fracaso escolar persistente o alteraciones ejecutivas inexplicables frecuentemente carecen de historia prenatal documentada, pero presentan signos funcionales compatibles con exposición a alcohol u otros neurotóxicos.
Concepto clave “niño/a en riesgo funcional de TEAF”
Categoría clínica útil en ausencia de confirmación objetiva de consumo prenatal. Permite activar cribado y seguimiento si hay signos de alerta en el neurodesarrollo. Se establece aunque no se confirme exposición prenatal, si se cumplen estos criterios:
- Presencia de signos de alerta clínica (conductuales, neuropsicológicos, de desarrollo).
- Historia social sugerente: institucionalización, adopción, consumo parental sospechado.
- Disarmonía entre dificultades funcionales y apariencia física (niños “normales” con trastornos severos).
- Fracaso escolar persistente o alteraciones ejecutivas inexplicadas.
Este concepto amplía las posibilidades de diagnóstico precoz y seguimiento, y evita el infradiagnóstico en poblaciones vulnerables.
Señales de alerta clínica
– Retraso del lenguaje o adquisición del control de esfínteres
– Déficit de atención sin respuesta a tratamiento clásico
– Reacciones desproporcionadas a normas o frustración
– Baja tolerancia al cambio, dificultades ejecutivas
– Historia social compleja, institucionalización precoz
Pasos a seguir en Atención Primaria
No esperes al diagnóstico confirmado para intervenir. Si hay señales funcionales, hay que actuar. El daño y morbilidad puede ser evitable y/o reducirse.
- Evaluación clínica estructurada del desarrollo (atención primaria).
- Derivación a atención temprana sistemática.
- Entrega de materiales de apoyo (Dieta Cognitiva) a los cuidadores.
- Evaluación neuropsicológica funcional antes de los 15 meses y en etapas clave (5-7 años, 11-12 años).
- Educación familiar y escolar con perspectiva neuroambiental.
- Registro como “niño/a en riesgo de TEAF” en historia clínica aunque no se cumplan criterios diagnósticos formales.
Anexos disponibles en el archivo PDF: Anexo I. Kit “Órbita TEAF” para AP; Anexo II. Rasgos faciales comunes; Anexo III. Pruebas de neuroimagen; Anexo IV. Pruebas funcionales del neurodesarrollo; Anexo V. Dieta Cognitiva
Actuación recomendada
– Realizar cribado funcional con criterios de salud ambiental
– Evaluación del desarrollo y neuropsicológica (si posible, antes de los 5 años)
– Incluir en historia clínica como ‘niño/a en riesgo funcional de TEAF’
– Activar apoyos escolares y psicosociales desde Atención Primaria
Intervención ambiental desde AP: ‘Dieta Cognitiva’
Aplicar recomendaciones estructuradas: vínculo seguro, sueño, juego, naturaleza, estructura, alimentación neuroprotectora, aire limpio, apego continuo. Los niños/as en riesgo especialmente beneficiados. (ver anexo V)
“La intervención basada en señales funcionales es una práctica clínica justificada, ética y altamente rentable desde el punto de vista humano y social.”
Disponible el manual completo en «ORBITA TEAF: EL PULSO DE LA SALUD PLANETARIA. Descifrando el universo neuronal del TEAF.»

En el Informe sobre alcohol, embarazo y trastorno del espectro alcohólico fetal (TEAF) (2021) del Ministerio de Sanidad se destaca la experiencia de PEHSU-Murcia entre las guías clínicas específicas para el TEAF en España (p.37-38) y se reconoce como uno de los pocos programa estructurado específicos para niños/as con TEAF y sus familias del sistema público de salud (p.38). El programa Crecer sin OH (utilizando la “hoja verde”de salud medioambiental) como programas de intervención específicos (p.30)

«En base a la experiencia acumulada en miles de consultas sobre evaluación de riesgos en el embarazo sospechamos firmemente que el principal factor neurotóxico, carcinogénico, disruptor hormonal teratogénico y mutagénico de origen químico al que están expuestos los niños y niñas murcianos antes de nacer es el alcohol prenatal. El alcohol durante el embarazo afecta al desarrollo cognitivo de la infancia, y cuanto menos se bebe menos se afecta. Es la principal causa de retraso neurológico en la infancia de la Región de Murcia, y probablemente contribuya de forma considerable en las cifras de fracaso escolar. Mientras los las evidencias se completan debemos recomendar con fuerza que las mujeres y hombres que buscan el embarazo dejen de beber cuando lo planifican. O que lo abandonen cuanto antes al enterarse del embarazo. Es importante que el hombre también lo haga, porque cuidará su calidad seminal -50% de la descendencia- y una vez embarazada no incitará a beber a su pareja». Juan Antonio Ortega García, PEHSU, Murcia, 2016.
Si quieres ver más de nuestras actividades previas relacionadas con el TEAF haz clic aquí y también aquí.
Conoce nuestra historia previa con el TEAF: Órbita TEAF es evolución e integra nuestra trayectoria desde 2009 en este campo Argos Nato > Nacer y Crecer sin Oh > Elijo Más Sano y Neuroambiente Saludable.
ALGORITMO DIAGNÓSTICO REVISADO 2016 en el niño/a pequeño
ALGORITMO DIAGNÓSTICO REVISADO 2016. Y desarrollado en Órbita TEAF. Guía Clínica de manejo.
Evaluación filtrum, labio superior, hendiduda palpebral
Materiales antiguos (desuso) :
MATERIALES DEL PROGRAMA (2013). Descarga la historia clínica seguimiento y guía de seguimiento
Periodicidad y criterios diagnósticos (2013)
Algoritmo de manejo de la exposisición
Algoritmo Diagnóstico y detección (2013)
Modelo seguimiento a largo plazo (2013)
